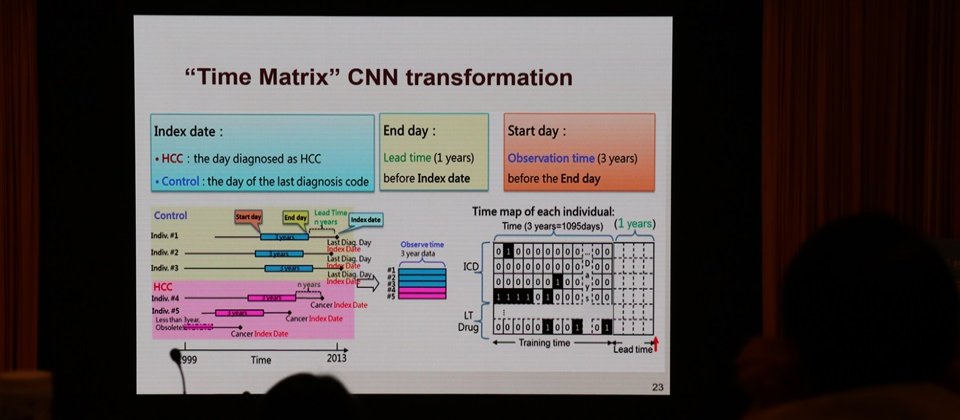
臺北醫學大學醫學科技學院院長李友專指出,北醫在建置癌症預測模型時,將時間矩陣轉換為圖像再來訓練,以強化時間維度的影響,提高準確率。
攝影/王若樸
「許多醫療AI應用,仍在影像判讀上,」投身醫療AI超過25年的臺北醫學大學醫學科技學院院長兼萬芳醫院皮膚科主任李友專認為,比起發展醫療影像判讀AI,預防醫學AI更重要。
李友專看好臺灣擁2大優勢,包括統一的健保資料庫和經年累月的醫療大數據。他指出,健保資料庫統一管理了全臺人民的醫療資料,「這是其他國家沒有的,」比如加拿大和歐洲,各省擁有各自的健保局,其資料格式互不相通、資料也無法共享。其次,臺灣健保的另一個好處,就是自開辦20多年來,全臺500家醫院、2萬家診所「都必須將電子病歷做好,」再加上國人常看醫生,一年平均掛號15次,每次看病的檢驗和診斷資料,長年累積下來成為「超級大數據」。李友專更提到,臺灣醫療的用藥、診斷記錄皆由醫生直接輸入到檔案中,「和其他國家不同,」比如美國,醫生先用Word撰寫用藥和診斷記錄,再透過程式處理,才匯入至醫療系統中。相較之下,臺灣直接輸入系統的做法,就十分精準。
「擁有這麼多資料,我們該研究什麼題目?」去年,李友專在美國洛杉磯一場AI in Healthcare會議上,發問卷調查在場三百多名臨床醫師和醫療從業人員的看法。這份問卷分涵蓋3個角度,包括利害關係人(病人、醫生、醫療管理人員、保險人員)、地點(家中、醫院、其他機構),以及照護急迫性(預防型、急性、長照型),受試者須從這3個角度中各勾選1項自己認為最重要的因素。
統計問卷結果顯示,最高票的組合為「病人+家中+預防型」,「這給我一個靈感,預防性照護很重要。」
不過,預防醫學要發揮效益,得靠預測。「要先Predict,才能做到Prevent,」李友專眼中的預測,要具備準確(Accurate)、及時(Timely)、個人化(Individualised)和可行(Actionable)等4個特點。也就是說,精準的疾病預測,其預測發病期應在未來的3至12個月,而這樣的預測必須量身訂做,考量個人家族病史、身體狀況和生活習慣。
預防醫學AI的應用層面
因此,李友專認為,AI在預防醫學上可以有3大類應用,首先是用AI降低早期風險(AI-based Earlier Risk Reduction),也就是根據個人的家族疾病史、基因、身處環境和飲食習慣等百萬個變數,來計算未來3至12個月罹患某疾病的機率。
第二是AI可用於偵測早期發病(AI-based Earlier Detection)。他解釋,目前各國在第零期就偵測出癌症的比例,仍相當低。以乳癌零期來說,美國的偵測率為20%,臺灣只有3%。他指出,要是能在第零期、第一期就發現癌症,治癒機率就會提高,「這是AI能介入的地方,」關鍵是機器學習可以處理大量的變數,不像古典統計學難以處理,削弱了預測準確率。
而第三項針對慢性病病患,AI介入可以降低併發症的發作(AI-based Earlier Intervention)。他舉例,北醫大先前開發一款App「MoleMate 痣能達人」,透過4位皮膚科醫生和3,000位病人的資料,來訓練深度殘差網路(ResNet),民眾只要上傳痣的照片,系統就會告知是否需要就診,並定期要求上傳照片追蹤,以降低轉化為黑色素瘤或皮膚癌的風險。
北醫也正進行一項肝癌預測計畫,利用過去36個月的個人健康紀錄(PHR)來預測未來12個月罹患肝癌的機率。北醫利用去識別化的8萬名肝癌患者資料、2,700多個變數等,來訓練監督式機器學習模型。北醫還有一項獨特的做法,將時間矩陣轉換為圖像再來訓練,以強化時間維度(Temporal Dimension)的影響。「因為醫療資料非常注重時間,」李友專指出,過去以統計方法來預測時,因為時間維度不好處理,所以經常壓縮成一個變數。「但過程很重要,」他表示,用單一時間變數的預測準確率才70%,「如果將時間展開,就可以達90%以上。」
時間維度的重要性,不只反映在單一疾病的預測上,也反映在個人一生的疾病預測上。李友專認為,透過時間維度和每個人的表現型變數(Phenotype)、環境變數(Exposotype)、基因變數(Genotype)與行為變數(Behaviors),就能以機器學習來準確預測人一生中可能面臨的疾病。文⊙王若樸
熱門新聞
2026-02-11
2026-02-09
2026-02-10
2026-02-11
2026-02-06
2026-02-10
2026-02-10
2026-02-10