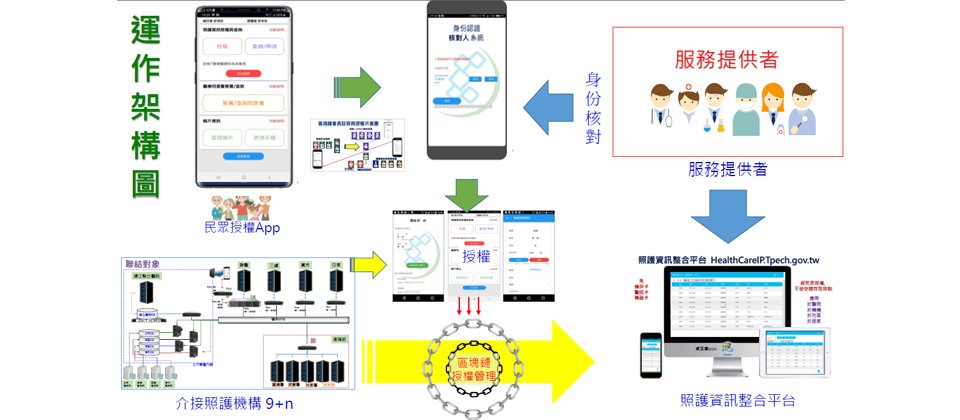
照護資訊整合平臺的運作流程從民眾開始,透過手機App註冊、經核對人審核後,就啟動了區塊鏈憑證,可開始針對醫療機構和服務人員等來授權。之後,醫護人員就可從平臺調閱特定醫療照護資料。圖片來源/許世欣
10年,電子病歷交換從2009年上路至今,串接了全臺400多家醫院,近6千家診所,讓醫療記錄更容易互相流通,尤其是臺灣每年轉診病患超過百萬人次,就算到其他醫院看診,醫生也能快速取得先前的病患醫療記錄來輔助診療。
但是,即使電子病歷交換發展了10年,還是無法滿足各種醫療照護情境的需求,尤其醫療資源嚴重不足的離島,更需要臺灣大醫院的支援。可是,醫療資訊流通不足,就算醫生親自飛到了馬祖,連過去用藥記錄都不易取得,他只能憑現場診療來給藥。一位長年定期親自飛到到連江縣失智患者家中,提供問診照護的醫生,臺北市立聯合醫院失智中心主任劉建良就感嘆:「我常遇到患者醫療資訊不足的問題。」
「這就是醫療區塊鏈計畫首要解決的問題,利用智能合約,民眾可以授權醫護人員,來調閱自己的醫療資料,讓醫護人員掌握資訊、提供更好的照護服務。」這項計畫的靈魂人物、臺北市立聯合醫院資安長許世欣解釋,長期以來,民眾的醫療資料總是散落於各個機構,再加上服務分工越來越細,一個個案可能由數位工作人員服務,導致民眾常常要重複敘述自身問題,或是在不同醫院間奔波、申請病歷資料。
這個現象,在離島更為明顯。以連江縣為例,由於醫療照護資源有限,衛福部透過不同計畫(比如IDS),鼓勵臺灣本島醫院醫護人員定期至離島提供服務,而連江縣民眾至本島就醫時,也習慣至這些計畫中的醫院看診,但這反而讓民眾的醫療資料,分散儲存於不同機構中,就算臺灣本島的醫護人員至連江縣提供居家照護時,也難以運用這些資料來輔助診斷,只能就現場掌握的資訊提供照護服務。
瞄準連江縣醫療資訊難以整合的痛點,臺北市立聯合醫院聯手連江縣立醫院、政治大學、三軍總醫院、亞東紀念醫院、萬芳醫院,在衛福部的健康福祉整合照護示範場域推動計畫的支持下,著手打造一個跨機構的「照護資訊整合平臺」。
去年中,這個計畫正式展開,研究團隊先鎖定參與IDS計畫的醫療機構,透過多場研討會和工作坊,定義出各體系資料請求權限範圍和應用之後,再定義跨體系的資料交易模式與資料公開範圍,依此設計、開發出跨機構的照護資訊整合平臺。
這套平臺採維持了現行機構的各自分散儲存機制,透過特有的閘道器(Gateway)、API等方式,來串聯合作的醫療機構至照護資訊整合平臺。
而在另一端,民眾直接在專用的手機App上進行授權,再透過背後運作的聯盟鏈智能合約,讓醫護人員直接從院內的後臺系統上,直接調閱獲得授權的病患醫療資料。民眾還可以隨時修改授權內容,調整授權資料的種類與時間,甚至是直接終止授權關係,可以擁有更大的資料自主權。
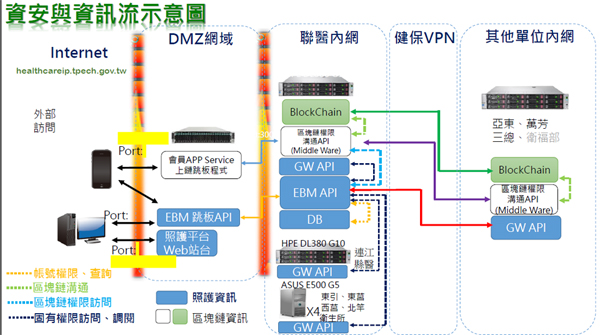
照護資訊整合平臺的資安架構,以臺北市立聯合醫院內網為中心,在與外部網路之間部署DMZ網域,包含了EBM跳板API、照護平臺、會員App Service上鏈跳板程式等,來與外部網路溝通。圖片來源/許世欣
照護資訊整合平臺、電子病歷交換、健康存摺大比較
這套照護資訊整合平臺並非臺灣第一款醫療資料交換系統,一般醫療院所最常使用的是衛福部的電子病歷交換中心(EEC)系統,透過健保署閘道器,將資料上傳至集中式的EEC平臺,當其他醫院需要調閱病患資料時,就可透過EEC平臺來提供。近年來,健保署更進一步延伸EEC價值,發展出了一套健康存摺App,讓民眾在手機上直接查閱、下載自己的醫療紀錄。
與EEC和健康存摺相比,照護資訊整合平臺有幾個根本上的差異。首先,在架構上,照護資訊整合平臺沒有集中式的管理平臺,而是在民眾授權後,醫護人員可以透過整合平臺來調閱他院最新的資料,不只降低資安風險,還具有資料同步的優點。許世欣指出,EEC上的電子病歷資料,來自各醫院將自家HIS系統的資料上傳,因此,「資料更新有時間差,無法同步,健康存摺也是。」
不只如此,可調閱的資料種類也不侷限於電子病歷內容,新平臺甚至還包括了健康促進、醫療照護、長期照護、社家安全等四大類。不過,目前以醫療照護為主,其中又涵蓋了門急診醫令、出院摘要、出院準備、住院護理資訊系統(NIS)、各類檢查驗報告和各類評估報告等。
再者,不同於電子病歷只能交換HL7格式的檔案,照護資訊整合平臺可調閱的資料格式也更沒有限制,不論是醫院原有醫療資料的儲存格式是PDF、HTML還是HL7格式,都可透過這個平臺分享。
然而,受限於區塊鏈特性,該平臺不利傳輸大型檔案如高解析度的醫療影像,「只能調閱文字檔案。」雖然這一點不比電子病歷和健康存摺,但許世欣指出,照護資訊整合平臺的資料調閱不受時間限制,只要民眾將授權時間選為永遠,醫護人員就可永久查閱特定資料(除非醫院將病歷刪除),不像電子病歷和健康存摺,最多只能保存6個月或3年的資料。

臺北市立聯合醫院資安長許世欣指出,照護資訊整合平臺利用智能合約,讓民眾授權醫護人員來調閱自己的資料,進而提供更好的服務。攝影/洪政偉
善用聯盟鏈形成跨組織資訊共享橋梁,醫療授權資訊一點就通
區塊鏈技術因比特幣而生,自2009年問世以來,十年過去了,應用場景從最初的虛擬貨幣,一直到後來的公共治理、食藥品認證等產業應用案例,不斷演進。
起初的區塊鏈1.0以虛擬貨幣為主,「區塊(Block)是指一頁一頁的帳本,記載了交易明細,」負責平臺區塊鏈技術的政大金融科技研究中心副主任陳恭繼續解釋,鏈(Chain)則是以密碼學原理的Secure Hash技術設計,將區塊串聯後,成為不可竄改的帳本。
而其特別之處,在於能跳過中介機構,透過分散式帳本(Distributed Ledger),讓所有參與者以點對點方式來支付。此外,區塊鏈還具備自動同步的特性,因此網路中所有帳本內容皆相同。而比特幣網路,就擁有跨國運作、無監管、無KYC(也就是無身分審查的步驟)等特點。
而區塊鏈2.0的代表技術是以太坊(Ethereum),在比特幣的基礎上,增加了智能合約(Smart Contract),來發展區塊鏈多元應用。
陳恭指出,智能合約是個能夠部署、執行於區塊鏈上的應用程式,透過事件觸發來自動執行,但也因此需要外部可信賴的事件來驅動,「扮演中間人角色。」也因此,智能合約不只能應用於虛擬貨幣和金融交易,還可用於食藥生產履歷、證書、同意書、授權、醫療等資訊記錄。

政大金融科技研究中心副主任陳恭表示,區塊鏈的智能合約應用程式扮演中間人角色,在照護資訊整合平臺上連結了民眾和醫護人員。攝影/洪政偉
從公有鏈走向聯盟鏈和私有鏈,解決延展性和隱私問題
另一方面,區塊鏈2.0也從公有鏈,發展為企業應用的聯盟鏈(Consortium Blockchain)與私有鏈(Private Blockchain),來解決效能和延展性技術瓶頸,也改善了交易內容的隱私問題。
最初始的公有鏈對所有人開放(Permissionless),屬於自由進出的區塊鏈網路,節點(Node)數量沒有限制。去中心化程度高,但也產生資料隱私問題,更有執行成本高、效率可能不佳的缺點。
然而,公有鏈缺乏了資料隱私和無KYC機制兩大因素,讓企業難以採用。為改善這些因素,便發展出私有鏈,也就是只應用於組織內、不對外開放,其去中心化程度低,節點也採資格限制(Permissioned)、數量也較少(少於100點)。
而聯盟鏈則介於兩者之間,對特定組織開放,形成跨組織聯盟共用的區塊鏈,比如數家銀行一起成立自有聯盟鏈。就去中心化程度來說,聯盟鏈介於私有鏈與公有鏈,節點也採資格限制、數量也較少。
陳恭指出,這次以區塊鏈技術打造的照護資訊整合平臺,就是採用聯盟鏈。在這個聯盟鏈中的醫療院所,可在彼此間共享授權資訊,透過帳本來記錄病患授權調閱他院的病歷資料,並透過節點來分享這則授權資訊。這個做法,「也適用於跨院同意書,」他說。
熱門新聞
2026-02-13
2026-02-13
2026-02-13
2026-02-13
2026-02-13
2026-02-13