麻省總醫院暨布萊根婦女醫院(Mass General Brigham)內科主任David W. Bates坦言,對MGB來說,院內系統如何讀取、處理外部系統資料,仍是一項挑戰。
螢幕截圖
美國頂尖醫學體系麻省總醫院暨布萊根婦女醫院(Mass General Brigham)內科主任David W. Bates日前來臺分享數位轉型經驗和進展,為推動轉型,他們先是盤點院內系統、發現系統老舊互通性不足,於是展開評估,決定在2016年導入現成商用系統至旗下所有醫院和診所。這麼做雖解決互通性問題,卻也有些問題要克服,比如系統難以精煉、需採購額外系統來補強臨床決策輔助功能等。
不過,商用系統也為醫院日後AI發展打下基礎,能收集大量、標準化的臨床資料,供醫護和研究人員即時存取。David W. Bates總結,醫院推動數位轉型時,必須投資基礎建設、確保資料互通性,並持續嘗試新技術和創新應用。他也建議,醫院若要找出高成本患者族群、降低醫院成本,可從心理健康狀態、社經地位、婚姻狀態和生活狀態等因子下手。
數位轉型2階段:盤點既有系統、針對弱點導入合適HIS系統
麻省總醫院暨布萊根婦女醫院(Mass General Brigham,簡稱MGB)是美國頂尖的體系醫院,旗下不只有著名的麻省總醫院(Mass General Hospital)和布萊根婦女醫院(Brigham and Women’s Hospital)等醫學中心,還有10多家社區醫院與診所。其中,David W. Bates不只在MGB擔任內科主任,也是MGB的病安研究中心主任,同時還是哈佛醫學院的醫學教授。
David W. Bates點出,MGB體系推動醫療照護數位轉型,共有2大階段,一是盤點院內既有系統,另一是導入合適的HIS系統。就第1點來說,MGB體系醫院長年來採用自行開發的系統,醫護第一線使用者也對自家系統很是滿意。但隨著數位醫療發展,他們發現,這些系統沒法滿足所有需求,特別是「許多老舊系統無法互通(Interoperate),」比如在院外累積的臨床資料,無法整合至院內系統。
當時,美國政府正好鼓吹醫院採用資料可互通的系統,並設置大筆補助,來鼓勵醫院汰換HIS系統。於是MGB評估,若要自行開發新一代系統來滿足互通需求,太費工耗時,因此決定採購現成系統,在2016年導入美國市占率最高的Epic系統至MGB旗下每間醫院和診所。
這是他們數位轉型的第2階段。這麼做「對醫療資料交換非常有幫助,」解決了資料互通性問題。但David W. Bates坦言,這種通用型系統雖有立竿見影的成效,但醫院沒有足夠資源,來讓系統更精煉。
導入後也不要輕忽小問題,因為那是使用者的大困擾
比如,在系統導入的第一年,David W. Bates為病人看診時,系統往往將他定位錯誤,顯示錯的分院地點,他得手動修改才行。雖然是個不足為奇的小錯誤,但對他這樣的執業醫師來說,卻很惱人。
另一方面,導入新系統後也得有相容性問題。舉例來說,實驗室系統(LIS)是醫院的核心系統之一,但MGB體系並未採用Epic系統,而是另一家廠商的LIS。因此,在不同系統的使用介面上,難免出現操作問題。
此外,導入新系統還有另一個問題,也就是臨床輔助決策功能,需要時間來增強。David W. Bates指出,採用新系統雖讓MGB體系的所有文件記錄(不論院內院外)數位化,但臨床決策輔助功能仍不如舊系統好,還在逐步到位中。他舉例,當醫師每開2次藥,系統就會跳出警示,「這很煩人,」但他也指出,新系統還在穩定進步中,MGB也正採購其他系統來補強。David W. Bates強調,好的決策輔助功能,是保障病人安全的重要一步。
他也建議,任何醫院在轉換系統時,得考慮新系統是否能發展創新應用,來讓醫護工作更簡單順暢。
話鋒一轉,David W. Bates認為,在這場數位轉型中,進展最多的領域莫屬遠距醫療。「在COVID-19疫情爆發前,我們遠距醫療做得不多,但疫情爆發後,我們幾乎一夜間就切換為遠距醫療模式。」他回憶,起初醫護和病人雖然都不太知道怎麼使用系統,但後來熟能生巧,現在,精神科和睡眠醫學部門幾乎都用遠距醫療來與病人互動。
不過,即便疫情間累積不少遠距醫療經驗,他還是點出,現在他在診間看診時,還是會不清楚下一位病人是實體看診,還是線上看診。因此,「我們還需要良好的工具,來幫助醫護釐清病人看診方式,」這也是MGB目前正在改善的地方。David W. Bates也不諱言,MGB也仍在學習,使用遠距醫療的最佳時機以及何時不該使用。
影像數位化還能用來打造自動通知與後續追蹤系統
談起醫院數位轉型,一大領域是醫學影像數位化。他指出,MGB所有的醫學影像目前都已數位化,還因此建立許多大型資料庫,來推進醫學研究。比如,早在2014年,MGB就發展出一套重症檢驗警示通知系統(Alert Notification of Critical Results,ANCR),能自動通知醫護,病人的重症醫學影像報告結果,來加速醫護溝通與患者治療。David W. Bates說明,當放射線醫師在病人醫學影像中標示出問題,系統會自動通知主治醫師,並連動安排後續的檢驗檢查,大大提高病人後續追蹤與照護品質,「這是過去我們做不到的,」他強調。
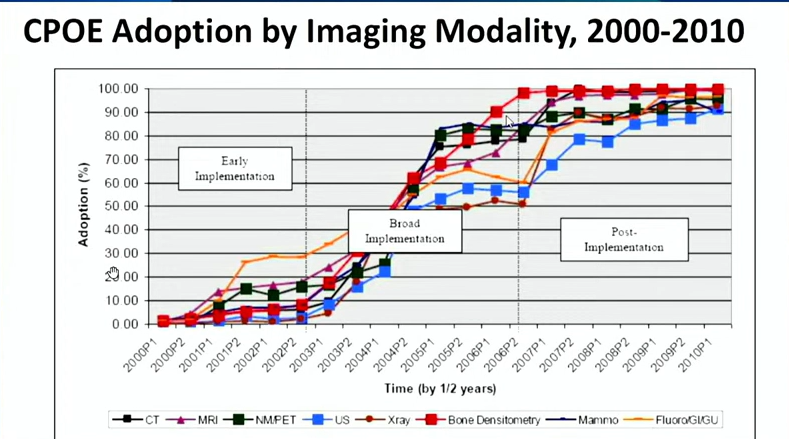
他也指出,MGB並非早早就將所有類型的醫學影像數位化,而是到了2010年,才將CT、MRI、超音波、X光片、骨密度、乳房攝影等多種類型的醫學影像數位化。(如下圖)
AI也是MGB數位轉型的重點之一。要發展AI,得要有龐大且可存取的資料才行,David W. Bates點出,Epic系統在累積資料、存取資料這方面表現出色,每天都會自動收集資料一次,但對於收集頻率較高的情境(如每分鐘收集一次資料),表現就不理想,這是MGB正在解決的問題。
另一個要解決的挑戰是運用工具,來確保AI產出的洞察,是給正確的醫護人員審閱。
目前,MGB發展最成熟的AI領域是放射線影像,如乳房攝影、X光片判讀等。在這個領域,AI加速醫師的判讀時間,也降低反覆檢查的工作。David W. Bates指出,接下來,MGB要將這些成功經驗擴展到更多臨床領域,也要用來改善行政工作。
但他坦言,機器人技術是MGB數位轉型中,發展速度和力道最弱的一環。他指出,雖然機器人技術在特定領域有所發揮,比如手術(特別是義肢、婦科)、藥品管理等,但「證據顯示,運用機器人技術產生的價值是醫療系統、遠距醫療、數位影像、AI和機器人等5大領域中最弱的,」David W. Bates舉例,一支達文西手臂要價200百萬美元,但能否帶來更好的成效,仍有待觀察。
從MGB數位轉型學到的一課:必須投資基礎設施
回顧MGB將近10年的數位轉型歷程,David W. Bates點出,這場轉型仍在進行中,成效也越來越好。他總結這些經驗,建議要推動數位轉型的醫院,一定要「投資基礎建設,」比如要發展即時性的醫療AI,就得確保資料資源足夠且可用。再來是,院內系統要能分析、處理外部系統資料,畢竟,「病人不會只在一家醫院看診,」因此系統要具備資料互通性,這也是MGB持續面臨的挑戰。
最後,他點出,創新也是轉型的關鍵,因為,大家尚不確定哪些技術對醫療最有幫助,因此得不斷嘗試、創新,才能找出答案。這也是MGB轉型的原則之一。
如何找出高成本病患:從心理健康、社經地位和生活狀態來觀察
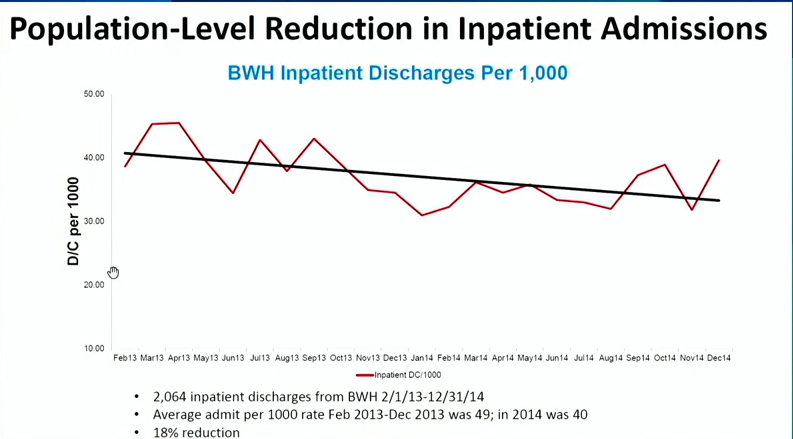
不只是技術發展,和大多數醫院一樣,降低成本也是MGB的重要目標。他們發展一套方法,鎖定出高成本患者,「我們有5%的患者,耗費了醫院50%的成本。」David W. Bates表示,找出這群人是管控成本的第一步。
MGB的方法是,從病患的心理健康狀態(Mental health status)、社經狀態(Socioeconomic status)、婚姻狀態(Marital status)和生活狀態(Living status)等因素來找出這群人。David W. Bates強調,這些因素很重要,因為對醫院成本有著「極大影響。」他也指出,找出可行的需求和差距也很重要,如此才能提高這些患者的成本效益。MGB也透過這些調查,來找出這群病患,還成功降低這群患者的住院人次。(如下圖)
熱門新聞
2026-02-16
2026-02-17
2026-02-16
2026-02-13
2026-02-16