健保署署長石崇良在26日的BTC大會中揭露次世代數位醫療平臺計畫的更多細節,包括明年開始打造衛生所公版系統,以及替區域醫院和地區醫院開發公版IT架構,再由廠商發展客製化模組。至於醫學中心,則將推動FHIR標準、介接衛福部資料中臺。
健保署署長石崇良日前在今年度行政院生技產業策略諮議委員會議(BTC)中,揭露衛福部和健保署IT重點進展,包括在法規調試部分,已制定衛生福利資料管理條例,要保障民眾健保資料運用的退出權,另在智慧醫療部分,則將於2025年開始打造衛生所公版IT系統、持續推動FHIR標準和診所上雲。至於精準醫療和市場面向,則要整合NGS檢測資料至健保雲端查詢系統、將數位醫療納入健保暫時性支付等措施。
根據BTC去年建議調整4大政策方向
BTC是行政院在2005年成立的國家級組織,透過每年召開會議,來給出未來一年的生技醫藥產業發展建議,是政府制定施政方向的重要參考。在每年度的BTC大會中,政府單位也會針對過去建議和未來政策方向,給出整體報告。
在今年8月26日展開的BTC大會中,健保署署長石崇良指出,去年BTC提出8大策略共21項建議,其中4大策略與健保署切身相關,包括法規調試、資料治理、智慧醫療和市場准入等共10項建議。健保署也根據這些建議,在過去1年進行改善,可分為法規調試、智慧醫療、精準醫療和市場准入等4個領域。
調整1:法規調試
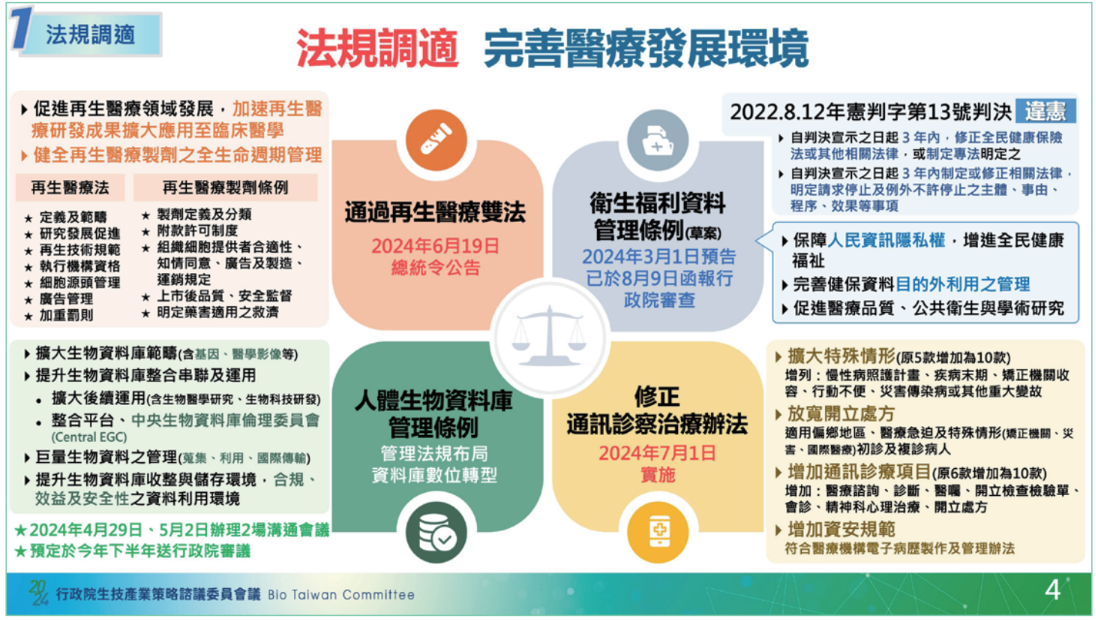
在法規調試部分,健保署協助推動了4大法規,包括人體生物資料庫管理條例、衛生福利資料管理條例、通訊診察治療辦法修正案以及再生醫療雙法。
就人體生物資料管理條例來說,目的是要讓資料庫數位轉型,因此擴大了生物資料庫範圍(納入基因、醫學影像)、提高資料庫整合串接和後續應用、制定資料管理措施(含蒐集、利用與國際傳輸),以及建置合規、安全的資料儲存和利用環境。石崇良點出,該條例草案已預告過一次,預計今年下半年送行政院審議。
再來,衛生福利資料管理條例的出現,是要因應2022年8月大法官第13號的違憲判決,來提高健保資料授權使用的明確性和民眾退出權,保障人民資料隱私權。這個條例草案已於今年3月預告,並在8月9日函報行政院,預計下個會期於立法院審查。
另一個法規是今年7月1日正式上路的修正版通訊診察治療辦法,擴大了適用遠距醫療的特殊情形、放寬處方開立、增加通訊診療項目,以及增加資安規範。
還有一個法規是再生醫療雙法,更明確規範了再生醫療製劑的生命周期管理,並在今年6月19日由總統正式發布。(如下圖)
調整2:智慧醫療
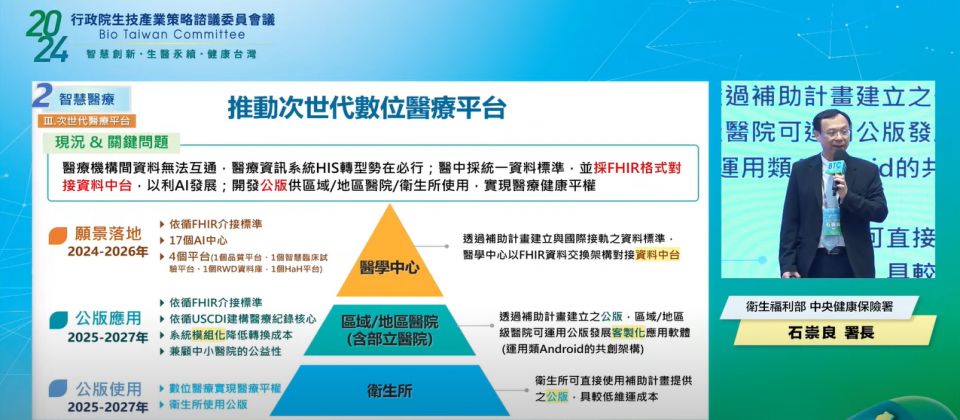
接著,在智慧醫療面向,一大亮點是推動次世代數位醫療平臺計畫。石崇良表示,這個政策是根據BTC建議而規畫,要來解決不同醫療機構間,資料難以互通的問題,也要順勢推動醫院醫療資訊系統(HIS)轉型、採用國際醫療資料交換標準FHIR。
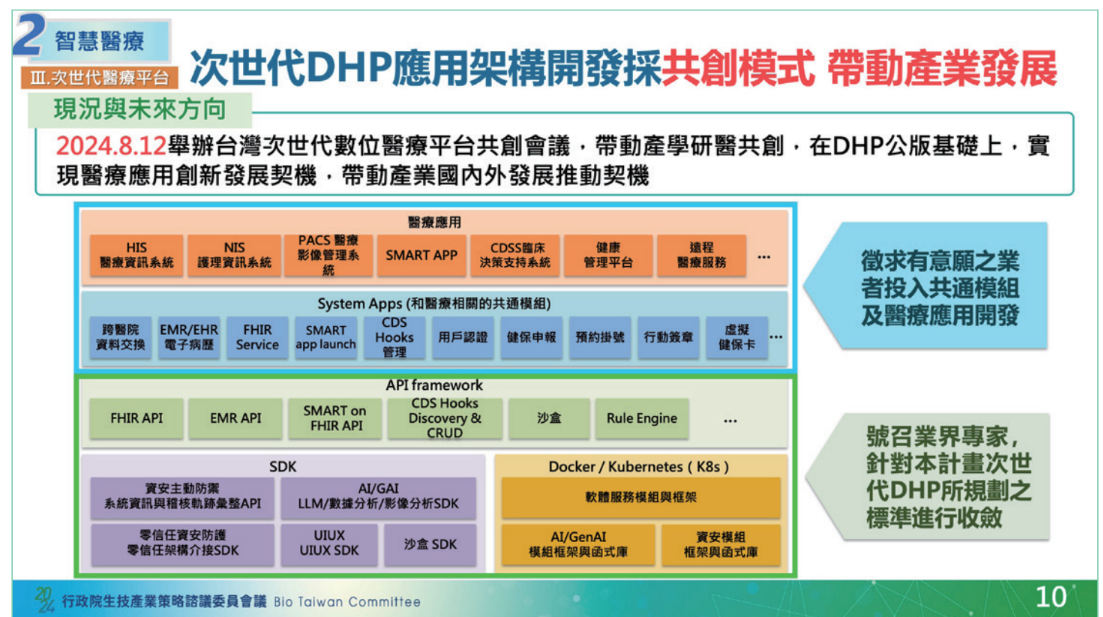
這個次世代數位醫療平臺(DHP)計畫可分為金字塔3個層級,其中最底層瞄準衛生所,由衛福部打造公版系統,來供衛生所使用、降低維運成本,預計2025年至2027年完成。中層則瞄準區域/地區醫院(包含部立醫院),石崇良表示,這類型醫院大多採用廠商系統,因此衛福部將建置公版基礎建設,來讓廠商依架構規格,發展客製化模組,供地區和區域醫院使用,一樣預計2025年啟動、2027年完成。最高一層鎖定醫學中心,要透過發展FHIR標準,來讓醫學中心系統與衛福部資料中臺介接,預計2024年啟動、2026年完工。(如下圖)

至於次世代數位醫療平臺本身,可分為底層、共通模組層和應用層等3大層,底層包括了SDK(如資安防護SDK、LLM/影像分析SDK、UI/UX SDK等),容器化的模組、框架和函式庫,如資安模組、AI/GenAI模組框架和函式庫,另還有API框架,像是FHIR API、EMR API、規則引擎等。
共通模組層是指與醫療相關的通用模組,如跨院資料交換模組、用戶認證模組、健保申報模組、預約掛號、行動簽章等模組。往上一層則是醫療應用層,包含了醫療資訊系統HIS、護理資訊系統NIS、PACS影像儲傳系統、臨床決策系統和遠距醫療服務等系統服務。
這個平臺的開發和建置,採共創模式,由業界專家討論底層架構標準,同時由有意願的業者來開發共通模組和醫療應用。(如下圖)
次世代數位醫療平臺的建置不止於此,石崇良點出,該計畫還包括臺灣智慧醫療生態系的養成,要建置3大AI中心和AI SMART市集。其中,3大AI中心是指負責任AI執行中心、AI取證驗證中心、AI影響性研究中心,目前已接受醫院遞交申請,預計8月底公布結果。而AI SMART市集則是指,以FHIR為標準打造的智慧醫療應用程式市集,可接軌國際SMART on FHIR市集,是臺灣接軌國際的重要環節。
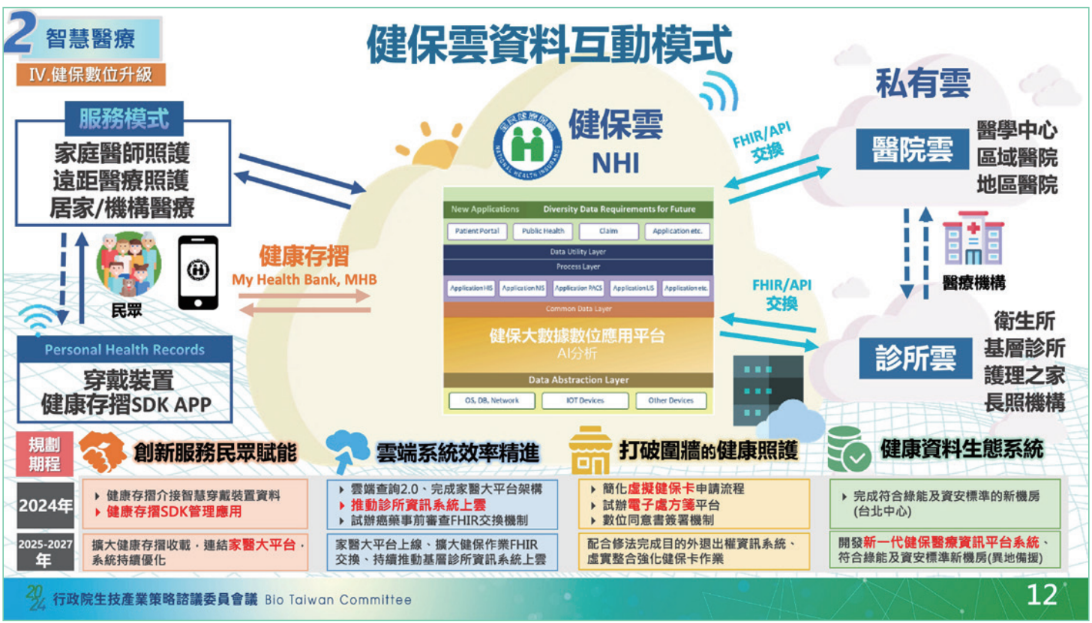
另一個智慧醫療面向的進展亮點,則是健保數位升級,尤其是健保雲和診所雲的發展。石崇良表示,今年健保署已將基本架構規畫好,明年開始擴大診所雲的推動,讓更多診所從過去的地端系統轉為雲端化。同時,他們也會推廣健康存摺SDK,讓更多民間業者申請介接、彙整健康數據。(如下圖)
調整3&4:精準醫療與市場准入
在精準醫療面向,健保署已在今年5月將次世代基因定序(NGS)納入健保給付,接下來計畫打造國家級基因資料庫,也要整合NGS檢測資料至健保雲端查詢系統,來讓不同醫院醫師查詢、避免重複檢查。
為形成精準醫療生態系,健保署也計畫建置NGS資料收載平臺,來收錄醫院自有實驗室或委外實驗室檢測資料,以及用藥追蹤等資料,來將這些真實世界資料(RWD)與國家級人體生物資料庫平臺整合,供後續研究、研發和科技評估參考。此外,健保署也將推動成立癌症新藥基金,來促進精準醫療生態發展。
至於市場准入面向,重點則有將數位醫療納入健保暫時性支付,尤其今年在衡量AI輔助診斷工具納入健保的成本效益和財務衝擊,預計年底完成評估。石崇良指出,這個案例可作為之後數位醫療工具納入健保給付的參考。(如下圖)

對於尚未納入健保暫時支付的醫療科技,健保署將建置全國性的醫療費用資訊平臺,透過數位化和智慧化工具,如NLP工具來處理非結構化資料,來簡化自費項目收費審查流程。
最後,為加速智慧醫材發展,衛福部將推動智慧醫材全方位輔導培育暨產業鏈結加值計畫,預計2026年啟動至2029年止。其特點有4大項,包括進行智慧醫材諮詢輔導時,導入病人為中心及全生命周期概念;協助收集真實世界數據,來加速指標性智慧醫材落地臨床應用;透過健保沙盒,來對智慧醫材進行臨床效益和健保給付評估;針對智慧醫材產品發展,提供國際法規參考。
熱門新聞
2026-02-11
2026-02-11
2026-02-09
2026-02-10
2026-02-10
2026-02-06
2026-02-10
2026-02-10