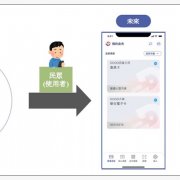
15年來,衛福部空中轉診後送服務,皆由全天候進駐在國家搜救指揮中心的空審中心,進行後送審核與評估後,通知內政部空勤總隊或是民間駐地單位派遣航空器,負責運送病患至緊急醫療後送醫院進行治療。(圖片來源/衛福部)
「風超大,又下雨,我很怕。」這是今年2月5日深夜,蘭嶼衛生所護理師蔡邑敏,傳給媽媽的最後訊息。當時,她正要執行病患空中轉診後送勤務。不料,空勤黑鷹直升機起飛不久後,便發生墜機,不幸帶走了6條生命,包括3位機組人員、1位護理師以及病患與家屬。而這起事件,也是行政院衛生福利部(簡稱衛福部)推動空中轉診後送15年、執行了超過4,000次空中後送救援任務以來,第1次在運送病患途中發生的飛安事件,機上人員全數罹難。
行之有年的空中轉診後送醫療照護機制,出了什麼問題?飛安事件發生後,衛福部回頭檢視所有空中轉診標準流程,通通符合法規。「但合法不代表安全,還夾雜了許多高風險情境,包括醫療風險與飛安風險。」衛福部護理及健康照護司司長蔡淑鳳說道。
醫療風險來自離島地區長期醫療資源不足。分布在金門縣、澎湖縣、連江縣、屏東縣琉球鄉、臺東縣綠島鄉與蘭嶼鄉的18個離島,除了金門、澎湖、連江等大型離島有在地醫院之外,其他二、三級住人離島的醫療資源,可能只有在地衛生所、診所與居家護理所,醫療設備、醫護人員更是不足,長期下來,當地居民與在地醫療機構的信任關係難免薄弱,總認為臺灣的醫師一定更好,醫療資源一定更多。
衛福部為了改善離島醫療資源不足的問題,從2002年開始推行空中轉診後送。離島在地醫院、衛生所、居家護理所的醫師,若有無法處理的病患,可即時向進駐在國家搜救指揮中心的空中轉診審核中心(簡稱空審中心)通報,提出空中轉診後送的申請。
空審中心接獲申請,則會依照14個空中救護適應症標準,審查病患是否符合後送的緊急需求。同時,也會評估在地醫療機構的設備、人力與醫師專業,能否妥善醫治病患。最後,也會確認天候是否符合飛航安全,才會通知內政部空中勤務總隊或者是民間單位派遣航空器,負責運送病患至緊急醫療後送醫院。目前,離島地區包括金門、澎湖、馬祖,是24小時委託民間的航空器駐地支援,只有台東是國家空勤總隊駐地。「這三大空中轉診後送審核原則,缺一不可。」蔡淑鳳說。
她也提到,24小時運轉的空中轉診審核中心,都是由急、重症醫學專科醫師駐守輪流值班,這些醫師可能來自不同的醫學中心或醫院,專攻神經內科、神經外科、心臟科、骨科等科別。但最重要的是需要急症專科專長的醫師,而且他得能夠針對緊急症狀,遠端做出空中轉診後送判斷的能力,且要有3年住院醫師的資格。
此外,當空審中心確認空中轉診後送可執行時,則會協助聯絡區域責任後送醫院,安排病患入院事宜,蔡淑鳳提到,會依照後送區域、飛行距離、家屬選擇等因素,從全臺醫學中心網絡中選出責任後送醫院。例如,某位澎湖病患的家屬,可能都聚集在高雄,空審中心就會安排後送到高雄榮總、高雄長庚或高雄義大醫院,並評估各家醫院能否處理病患症狀,而調整後送醫院。

「空中轉診後送流程即便符合法規,但不代表安全,還夾雜高風險情境,包括醫療風險與飛安風險。」──衛福部護理及健康照護司司長蔡淑鳳。
不信任在地醫療,夜航再危險也要空中轉診後送

圖片來源/衛福部
因為夜航危險,空中轉診後送救護多半於白天執行,負責後送的機上醫療人員,準備將病患轉交至責任後送醫院,再以救護車送往醫院診治。但離島醫療資源不足,目前仍有4成後送在夜間執行。
空中轉診後送機制,雖然為離島地區居民提供到臺灣本島救醫的快速管道,但潛藏的醫療風險與飛安風險,仍然沒有解決。相反地,因為提供了一個24小時空中轉診後送服務,更讓原本就對離島醫療資源不信任的離島居民,甚至是觀光客,在發生急症需治療的當下,即便是深夜,也要冒著夜航的風險,用最快的速度後送到臺灣本島就醫。
但是,目前空中轉診服務的現況,是由在地醫療機構的醫師,向空審中心提出申請,但因為只有在地醫師能拿到病患的健保卡,透過HIS(Hospital Information System)介接程式,串接到醫療資訊系統,看到病患的病歷資料。造成空審中心與責任後送醫院的醫師,因為病歷資料不透明,而無法共同進行醫療決策,導致在地醫師孤立無援,只能一人面對決策的龐大壓力。
病患與家屬則因長期對當地醫療資源的不信任,認為臺灣醫師一定比在地醫師好,所以不管如何,都堅持要後送治療。這股來自病家施加的壓力,也可能讓原本判斷不需後送的在地醫師,因擔心一旦決策錯誤,導致病患往生,而在最終改變主意要後送。不論是對醫師、病患或家屬,選擇後送,似乎成了唯一的定心丸。
而駐守在空審中心的急重症醫師,雖然掌握了空中轉診後送的最終決策權,但因為看不到病患的病歷資料,也不清楚病患的實際狀況,除了以14個空中救護適應症作為審查的基本標準外,很難有其他評估依據,最後也只能優先考量地醫師的建議,選擇執行後送。
根據衛福部統計,空中轉診15年下來,已累積超過4,000件的後送服務,每年平均有200到300件,而且,有一半是寒暑假到離島原鄉旅遊的觀光客,而非離島本地居民。蔡淑鳳也指出,這麼多年以來,夜航的比例高達4成,而且夜航的飛安風險,是白天飛航的3倍。而在衛福部的監測追蹤下,從離島後送到臺灣治療的病患,3天後死亡或出院的病患,占了後送件數的2成,彰顯了後送的必要性與否,還有再討論的空間。
「在後送的醫療決策上,醫師產生了決策困境與不確定性,當資訊無法同步整合、即時分享、共同討論決策,我們大家都很害怕。」蔡淑鳳點出空中轉診後送的窘況。
打造全新空中轉診後送平臺,率先開放兩大資料系統、鬆綁六項法規
降低夜航風險,讓空中轉診後送比例下降,也成為衛福部的首要任務之一。於是,衛福部決定打造一套空中轉診後送新平臺,要透過資料開放、法規鬆綁與科技應用,讓在地醫療機構、空中轉診審核中心、責任後送醫院、病患與家屬,能在資料透明且即時同步的前提下,讓三方醫師共享決策,也讓病患與家屬能多方參與,進而提升醫病信任關係。這套新平臺的起源,來自今年3月到6月舉辦的總統盃社會創新黑客松競賽中,由衛福部護理及健康照護司、臺北榮總、台東馬偕醫院組成的「零時差隊」,跨域集思後的雛形。
「我們無法改變離島地區的天候、地形,但可以改變就醫方式,打破傳統到醫院才能看診的模式。」而衛福部護理及健康照護司要做的第一件事,就是必須開放健保雲端查詢系統與電子病歷系統,才能夠讓三方醫師同步調閱病患的病歷資料,透過平臺進行遠端視訊會診,共同決策。
不過,衛福部中央健康保險署(簡稱健保署),早在2013年,就建置了健保雲端藥歷系統,讓醫師持有醫事人員卡與病患健保卡,即可透過HIS介接程式,串接到醫療資訊系統,瀏覽病患在各醫療院所的用藥記錄。
2016年,此系統更升級為健保醫療資訊雲端查詢系統,提供醫師臨床處置、開立處方,以及藥事人員調劑或者用藥諮詢時之用,可查詢病患過去在西醫、中醫的用藥記錄、檢查檢驗記錄與結果、手術明細記錄、牙科處置及手術記錄、過敏藥物記錄、特定管制藥品用藥記錄、特定凝血因子用藥記錄、復健醫療記錄,以及出院病歷摘要等就醫資訊。
早就開放出來的資料,為何要「再開放」? 蔡淑鳳解釋,健保署雖然在健保醫療資訊雲端查詢系統上,開放了資料,但病歷資料不能同步,就不能做到三方醫師即時決策。她說明,要讓多方醫師共同使用健保醫療資訊雲端上的資料,就得先下載病患過去的就診記錄與用藥資料,結合醫療院所各自的醫療資訊系統後,才能對病患進行病情評估與診治。
但是,光是從雲端下載病歷資料,可能就要花上1天,甚至是1周的時間,這對有緊急需求,需要馬上同步病歷資料,下醫療判斷的病患救護流程來說,完全行不通,蔡淑鳳強調。而這也是他們非得要開放健保雲端查詢系統與電子病歷系統的關鍵原因。
但是,要走到真正的開放資料,並沒有想像中簡單。因為,這兩套系統的開放,涉及了個人資料保護法、全民健康保險法、全民健康保險保險憑證製發及存取資料管理法、醫療法、緊急救護法、救護直升機管理辦法等6項法規。蔡淑鳳回憶,當時向各個相關單位提出開放資料須調整法規時,紛紛遭到了拒絕,每個單位都跟她說:「不可以、不可以,還是不可以!」
這個團隊沒有放棄,改向衛福部提出修改法規的行政程序,行政簽呈最後也獲得衛福部部長的簽署,同意以調閱權的機制,鬆綁這6項法規。所以在健保署的授權下,衛福部資訊處協助完成了資料庫授權機制,開放出健保雲端查詢系統與電子病歷系統,如此一來,空中轉診的三方醫生,就擁有同步調閱病歷的權限。
導入HL7 FHIR標準化API,同步病歷資料進行多方遠距視訊會診

圖片來源/衛福部
衛福部採取HL7 FHIR標準化API作為核心架構,讓離島在地醫療機構、空審中心與後送醫院三方醫師,可跨醫療資訊系統、健保雲端查詢系統、電子病歷系統,同步掌握病患的病歷資料,在多方遠距視訊會診平臺,共同參與空中轉診決策與後續照護安排。
這套全新的空中轉診後送平臺,採用了醫療服務標準組織HL7(Health Level Seven)所制訂的FHIR(Fast Healthcare Interoperability Resources,快速健康照護互通資源)標準化API,作為核心架構,以利於跨機構、跨系統的資料交換。
「透過HL7 FHIR標準化大數據架構,能讓空中轉診申請流程,變得更為快速。」蔡淑鳳表示,原本設計的空中轉診後送機制,橫跨在地醫院或衛生所或居家護理所、空中轉診審核中心、後送醫院等3個單位,在空中轉診後送申請、審核與協調轉診,需以人工填寫表單上的140個欄位、傳真5張表單、人工撥打8通以上的連絡電話,才能完成後送申請審核的流程,來回得耗時至少20到40分鐘。但,緊急救護分秒必爭。蔡淑鳳提到,透過HL7 FHIR標準化大數據架構,能將空中轉診申請流程的75%欄位,自動帶入電子表單,同樣的申請與審核流程,則大幅縮短為5到10分鐘。
在此架構中,還整合了健保雲端查詢系統與電子病歷交換系統,讓離島在地、空審中心與後送醫院的三方醫師,能在多方視訊分享桌面,同步掌握病患的病歷資料,進行多方遠距視訊會診,共同參與空中轉診決策與後續照護安排,體制內的醫師共同決策後,也能直接在平臺完成電子病歷簽核流程,讓效率更為提升。
多方遠距視訊會診,讓離島在地醫師不用再獨自面對病患與家屬的巨大壓力。空中轉診審核中心的醫師,也不會因為病歷資料不透明以及不清楚病患真實狀況,而在沒有太多評估標準下,只好選擇空中轉診後送。蔡淑鳳表示,此舉就是要降低空中轉診後送次數。
不只如此,她強調,多方遠距視訊會診不僅有三方醫師,連病患與家屬也能共同參與醫療會診,了解病患的真實狀況,醫師直接就能向病家解釋,在當地醫療機構或是後送醫院接受治療的狀況,讓病家更安心,也提升了醫病之間的信任度。主要目的是要讓離島居民在有症狀時就能即早會診,不要拖到最後一刻或是深夜,才要轉診後送,進而降低夜航風險。
杜絕遺憾,從醫療資源、地形、氣候最艱困的蘭嶼試辦
這套空中轉診後送新平臺,在系統部分已完成開發,衛福部目前正在籌備多方遠距視訊會診的設備與寬頻的建置,蔡淑鳳也提到,硬體設備不是太大問題,主要挑戰是要把整套服務流程建構起來。衛福部後來決定,在今年底前,先以蘭嶼衛生所或居家護理所、空審中心、台東馬偕(區域責任後送醫院),作為空中轉診後送新服務的首個示範場域。蔡淑鳳說,其實有更近的離島地區,可以選作衛福部這套新平臺的試點場域,但是他們決定回到這起飛安事件發生的,也就是蘭嶼。
有著5,000名居民的蘭嶼,醫事機構卻只有1間衛生所、2間居家護理,醫護人員則非常有限,除了醫療資源貧乏之外,蘭嶼的地理位置與天候,也是所有離島中最複雜、最艱困的,在飛行安全也有更多考量。 「我們要從最難的開始做起,從中解決問題,只要蘭嶼執行成功,其他離島也絕對可以。」蔡淑鳳斬釘截鐵地說。
不只在蘭嶼試點,衛福部也要在今、明兩年,把全臺18個離島鄉鎮的遠距視訊設備、寬頻、服務流程全部建構起來。若今年底整套服務模式在蘭嶼試行成功,蔡淑鳳表示,有望在2020年時,18個離島鄉鎮都能同步實踐此方案。
而這套衛福部導入的HL7 FHIR標準化大數據架構,未來還有機會結合人工智慧,進一步協助改善醫病信任關係。
蔡淑鳳解釋,透過FHIR標準化架構,就能蒐集到跨醫療院所的電子健康記錄(Electronic Health Record,EHR),未來或許可作為大數據來源,透過深度學習技術,產生一套醫療照護需求預測模型,進一步預測門診機率與門診次數、病患住院機率與住院天數、病患死亡率、規劃外再入院機率。要以資料為導向(Data driven),進行公衛三段五級提前預警,或是醫療服務資源的規畫。
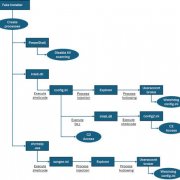
衛福部空中轉診後送新平臺
.jpg)
這套新平臺不僅要讓空中轉診申請流程更為快速,也整合了健保雲端資料與電子病歷,讓離島在地、空審中心與後送醫院三方的醫生,都能即時掌握病患資料,共同參與空中轉診決策,進而降低夜航風險,以及改善醫病關係。未來,整套模式若在蘭嶼運行成功,有望2020年於其他17個離島鄉鎮使用,到時也會針對不同離島的位置,遴選後送醫院。資料來源:衛福部,iThome整理,2018年8月
熱門新聞
2026-02-06
2026-02-09
2026-02-06
2026-02-09
2026-02-06
2026-02-06
2026-02-09